
画像所見≠痛みの原因
運動器疾患の治療に携わっているとだんだん思うようにあることがあります。
「この痛みは本当にこの所見からくるものだろうか?」
結論から言うと、
「画像所見≠痛みの原因」です。
決してイコールではありません。
- 地域健康診断で住民の20.7%に腱板断裂を認め、そのうち63.4%は無症候性であった.(Nakajima,2008)
- 健常住民コホート調査で60歳以上の36%に無症候性ヘルニアを認めた.(NCBI,1990)
- 無症候性変形性膝関節症のMRI所見として軟骨損傷43%、骨髄病変15%、骨棘形成13%、半月板損傷10%、滑膜炎4%が認められた.(Ikeuchi,2017)
このように、画像所見で組織損傷がみられても、無症候性、いわゆる痛くない方も少なくありません。これは画像所見≠痛みを裏付ける結果でもあります。
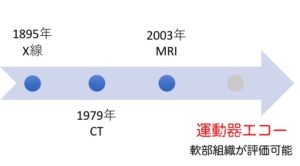
1800年代終盤に生まれたX線(レントゲン)、そして1979年のCT、さらに2000年代になって登場したMRI、いずれも画期的な検査ツールです。これらの機器の開発、発展によって診断精度は急速に進歩しました。しかし、どれも構造異常を見分ける検査なのです。
それでもなかなか良くならない方は、非特異的な痛み(原因がわかっていない痛み)として認識されたり、心療内科の対象になったりすることも多くみられていました。
超音波検査機器が運動器を観察するツールとして用いられるようになって、「軟部組織」が痛みに関与する報告事例が急速に増えました。
その代表格が「筋膜」なのです。
fascia : 線維性結合組織
線維性結合組織は、配列構造とその密度から、髄膜、胸腹膜、脂肪織、筋膜、靭帯、腱などに分類されます。
筋膜(myofascia)は、本来なら fascia の一部ですが、日本における筋膜という表現は fascia 全体のことを指しています。そのため、筋膜リリースなどは、靭帯や腱、さらには胸腹膜なども含まれていることが多いのです。
これまでの疾患別リハビリテーションでなかなか成果が出なかったケースに対して、診断名や画像所見ベースではなく、機能的な介入として筋膜アプローチを試みた方にある一定の効果を得ることが多々あります。それが臨床現場レベルで筋膜アプローチが普及、浸透したいった1つの理由ではないでしょうか。
機能的視点でシステマティックに評価することができるという点では、筋膜は非常に優れた一面があると思っています。しかし、これは徒手療法の共通の側面ですが、経験によりその成果は大きく差が出ます。正確な触診、要因を引き出す問診などをはじめ、評価や治療の結果にどうしても経験がものを言います。
ですがしっかり経験を積めば、かなり臨床の幅が広がるのは間違いないです。痛みに対する治療結果も向上をみこめるでしょう。
次回は、解剖生理学から解説していきたいと思います。
writter / Toshifumi Higa
Physio salon G'hands
































